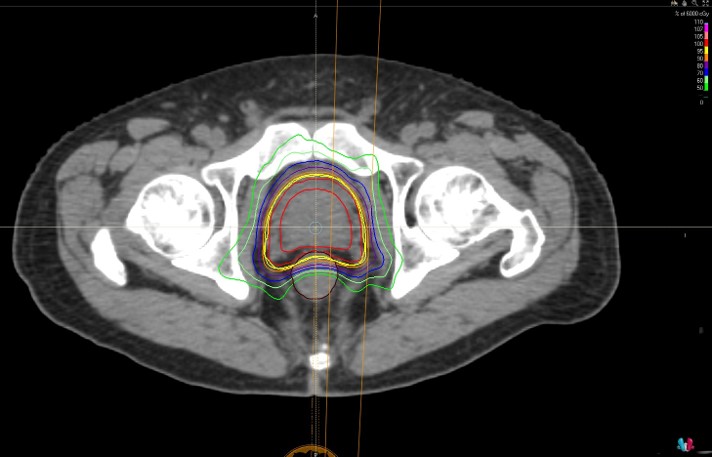
定位放射線治療総論
定位放射線治療とは、小さな腫瘍に対して多方向から放射線を集中させて治療する方法です。
照射中心位置の固定精度を頭蓋内で2mm、呼吸など動きがある体幹部でも5mm以内に保つという、非常に高精度な治療技術です。
いわゆる「ピンポイント照射」という名前でも知られており、従来の放射線治療と比べ、病変に対して、大線量を短期間に照射することが可能となります。
脳
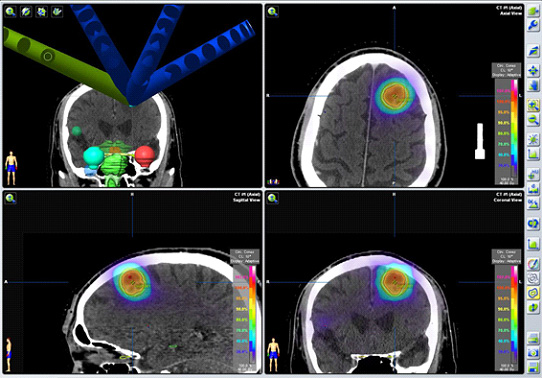
脳転移に対する定位放射線治療(SRT)
脳転移に対する放射線治療には、脳全体に照射する「全脳照射」と、転移した病変のみにピンポイントで照射する「定位放射線治療(SRT)」があります。
定位放射線治療(SRT)では専用の固定用マスクを使用し、病変に高線量の放射線を集中照射します。そのため、高い治療効果が期待できます。
全脳照射との違い
定位放射線治療は全脳照射と比べて以下のメリットがあります。
・認知機能への影響が少ない(全脳照射では将来的に認知機能の低下リスクがある)
・頭髪の脱毛があまり起きない
・新たな脳転移が生じた場合も繰り返し治療が可能
ただし、治療した部位以外の脳内に新たな転移が生じる可能性は、全脳照射の場合よりも高くなります。状況に応じて全脳照射との併用を検討することもあります。
当科での定位放射線治療の特長
定位照射には1回のみの照射で治療が終了する方法もありますが、当院では腫瘍の大きさや位置に応じて照射回数を増やす分割照射を行っています。
通常1日1回、計2〜5回の治療期間です。
当院では、最新の定位放射線治療技術として「HyperArc(Varian社)」および「Elements Multiple Brain Mets SRS(Brainlab社)」を導入しています。
これまで複数の脳転移に対する治療では、病変ごとに個別の照射が必要となることが多く、治療時間が長くなることがありました。これらの技術を用いることで、複数の脳転移に対して1度にまとめて治療することが可能
となり、短時間で高精度な放射線治療で患者さんの負担軽減が期待できます。
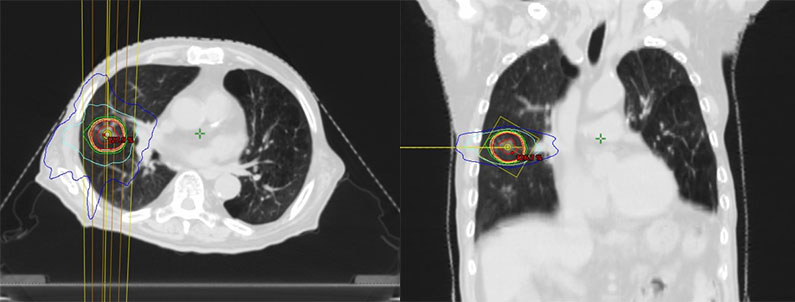
肺
肺腫瘍に対する定位放射線治療(SBRT)
肺の定位放射線治療(SBRT)は高線量の放射線を腫瘍に正確に照射し、周囲の正常組織への影響を最小限に抑える治療法です。
手術が困難な肺がんや転移性肺腫瘍に対する有効な治療法の一つであり、肺内に限局した小さな病変や転移性病変にも用いられます。
腫瘍の位置や大きさ、全身状態を総合的に判断し、適応を決定します。
治療の準備・流れ
① 4DCTによる腫瘍の動きの確認
治療の準備のためにCTを撮影します。自由に呼吸をした状態で腫瘍の動きを確認するため、四次元CT(4DCT)を撮影します。
② 治療の実施
CT撮影の1週間後から毎日治療を行います。通常は1日1回15分程度、週5回、計1〜2週間の治療期間です。
呼吸同期照射による精度向上
腫瘍の動きが大きい場合は呼気時のみ照射を行う「呼吸同期照射」を実施します。より正確な治療が可能になり、正常肺への影響を軽減できます。
放射線治療計画
肝
肝腫瘍に対する定位放射線治療(SBRT)
肝腫瘍に対する治療法には、手術療法、ラジオ波焼灼療法(RFA)、肝動脈化学塞栓療法(TACE)、化学療法などがあり、腫瘍や肝臓の状態を考慮して適切な方法が選択されます。
近年、高精度放射線治療の技術が発達し、定位放射線治療(SBRT)が肝腫瘍に対する治療の新たな選択肢として用いられるようになりました。手術が困難な場合や、他の治療法が適応とならないケースにおいて有望な治療法です。
放射線治療前には、あらかじめ腫瘍の近くに純金製の金属マーカーを留置します。この処置のため事前に1泊2日程度の入院が必要です。
放射線治療を行う際には、治療装置の寝台上でコーンビームCTという画像を撮影し、呼吸に伴う腫瘍の位置変化を4次元的に評価します。これにより、病変に対する正確な線量投与と不要な広範囲への照射の回避が可能となります。
文献によると、局所制御率は80~95%と高い成績が報告されており、今後の治療適応拡大が期待されている治療法です。
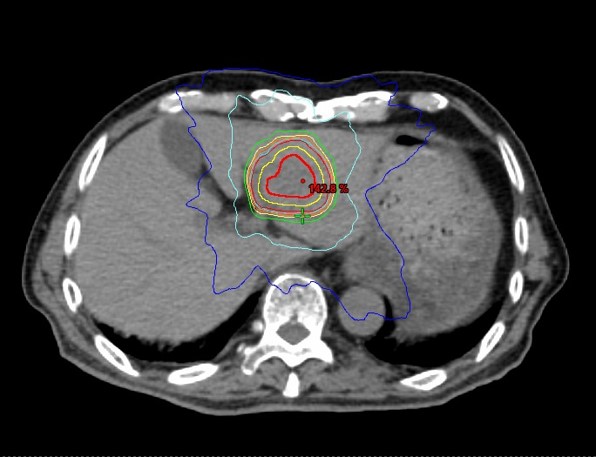
図 肝腫瘍に対する定位放射線治療の線量分布
IMRT総論
IMRT(強度変調放射線治療)
放射線治療では腫瘍に十分な放射線を照射しつつ、副作用のリスクがある臓器(リスク臓器)への線量をできるだけ低く抑えることが重要です。
従来の放射線治療(3D-CRTと呼ばれる)では、CTを用いた治療計画のもと、多方向からの照射を行うことで、腫瘍に集中的に放射線を当て、リスク臓器の線量を抑えることが可能になっています。しかし腫瘍がリスク臓器を取り囲むように存在する場合などでは、従来の方法ではリスク臓器の線量を十分に下げることが難しくなります。
IMRT(強度変調放射線治療)は、リニアックの放射線の出口にあるマルチリーフコリメータ(MLC)という遮蔽装置をコンピュータ制御で動かしながら照射を行うことで、放射線の強度を部位ごとに調整し、腫瘍への線量を確保しつつリスク臓器の線量を低減する治療技術です。
さらに、当院ではすべてのIMRTをVMAT(強度変調回転放射線治療)で実施しています。
VMATではリニアックの照射部を回転させながら照射を行うことで、腫瘍に必要な放射線を届けつつ、腫瘍に囲まれたリスク臓器の線量をより効果的に抑えることが可能です。
適応疾患
当院では主に以下の疾患に対してIMRT(VMAT)を用いて治療しています。
・前立腺癌
・頭頚部癌
・脳腫瘍
・肺癌
・食道癌
・再照射が必要な症例(リスク臓器の線量をさらに抑える必要がある場合)
また他の疾患でも、必要に応じてリスク臓器の線量をより下げる必要がある場合にはIMRT(VMAT)を行っています。
図 VMATにおける照射口の経時的な変化
頭頸部
頭頚部癌に対する放射線治療
頭頚部癌の治療には、手術、放射線治療、薬物療法(化学療法・免疫療法)があり、腫瘍の部位や進行度、患者さんの状態に応じて適切な治療法が選択されます。
放射線治療は、化学療法と併用する根治的な化学放射線療法や、手術後の補助療法として行われることが多く、腫瘍の根治を目指しながら正常組織への影響を抑えることが求められます。
当院における頭頚部癌の放射線治療の特徴
頭頚部腫瘍には、脳、視神経、脊髄、眼球、耳下腺などの重要な正常臓器が近接しており、治療においてはこれらの臓器への影響を最小限に抑えることが求められます。
当院では、頭頚部癌に対する放射線治療をVMAT(強度変調回転放射線治療)で実施しています。
VMATを用いることで、腫瘍に対する十分な線量を確保しつつ、正常組織の線量を最小限に抑えることが可能です。
治療の流れ
① 治療計画用CTの撮影と固定具の作成
頭頚部を安定させるための専用マスクを作成します。
② 治療計画の立案
個々の患者さんに最適な治療計画を作成し、腫瘍に対する線量を最大化しつつ、周囲の正常組織の線量を抑えます。
③ 毎日の照射前の位置確認
治療装置で画像誘導(IGRT)を行い、位置ずれを補正した後に正確に照射します。
④ 放射線治療の実施
1回の治療時間は約15分です。
照射回数は30~35回(総線量60~70グレイ)で、1日1回、週5回のスケジュールです。
副作用とその対策
頭頚部癌の放射線治療では、皮膚炎、口腔乾燥、味覚異常、嚥下機能低下などの副作用が起こる可能性があります。
当院では、耳鼻咽喉科の医師と連携しながら支持療法を適切に行い、副作用の軽減を図っています。
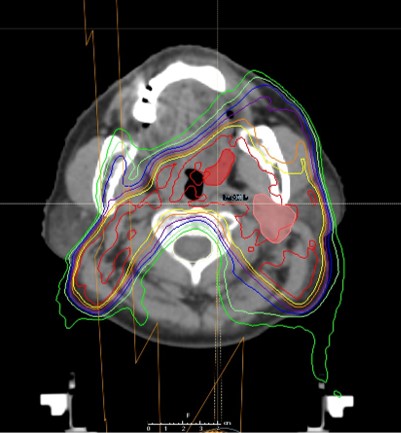
図 中咽頭癌に対するIMRTの線量分布
前立腺
前立腺癌に対する放射線治療
前立腺癌に対する放射線治療には、以下の方法があります。
・外照射療法(体の外部から放射線を照射する方法)
・小線源療法(放射線を出す小さな線源を前立腺内に挿入する方法)
当院では、外照射療法をVMAT(強度変調回転放射線治療)で行っており、従来の外照射療法よりも直腸や膀胱など正常臓器への放射線を低減しつつ、前立腺癌により高い線量を照射することが可能になりました。
治療の流れ
① 治療計画用CTの撮影と固定具の作成
毎回の治療精度を保ち、治療中の体動を防ぐために専用の固定具を作成します。
CTデータをもとに、前立腺への線量を最大化し、正常組織への影響を最小限に抑えるよう治療計画を立案します。
② 毎日の照射前の位置確認
治療装置上で簡易的なCT(コーンビームCT)を撮影し、前立腺の位置を正確に確認してから照射を行います。
照射時は、直腸を空にし、膀胱に尿をためた状態にする必要があります。
③ 放射線治療の実施
1回の治療時間は約15分ですが、治療前に1時間ほど尿をためる準備が必要です。
治療は最大で20回(総線量60グレイ)で行い、1日1回、週5回の照射を毎日実施します。
約4週間で治療が終了します。